Es gibt Licht am Ende des COVID-Tunnels.

Angesichts der steigenden Anzahl medizinischer Fachkräfte, die geimpft werden, fällt es etwas leichter, darüber nachzudenken, wie die Gesundheitsversorgung der Zukunft nach den fundamentalen Veränderungen durch die COVID-19-Pandemie aussehen könnte. Seit Monaten beschäftigen sich die meisten Ärzte hauptsächlich mit der Anpassung an neue Protokolle und Abläufe, und sorgen sich zudem nicht nur um die Sicherheit ihrer Patienten, sondern auch um ihre eigene. Es ist viel vom sogenannten «neuen Normal» die Rede, doch Tatsache ist, dass immer noch der Krisenmodus herrscht, und nachhaltigen oder proaktiven Wegen aus der Pandemie nur wenig Beachtung geschenkt wird.
Doch dies ändert sich nun. Im gesamten Gesundheitswesen bietet sich Ärzten eine Gelegenheit, sich nicht nur an ein neues Normal anzupassen, sondern dieses «Normal» selbst zu gestalten. Durch die Auswirkungen der Pandemie haben Ärzte aller Fachrichtungen die einmalige Gelegenheit, praktisch jeden Aspekt der Gesundheitsversorgung neu zu überdenken. Zur Effizienzsteigerung, positiven Beeinflussung der Forschung im Bereich der öffentlichen Gesundheit und Reduzierung der Gesamtkosten gibt es wohl keine bessere Gelegenheit als Lungenfunktionstests.
Benötigt man dafür kein spezielles Labor? #
Es mag sich zunächst nach einer grossen Aufgabe anhören. Schliesslich wurden solche Tests bislang in spezialisierten Einrichtungen mit scheinbar obskurer Ausstattung durchgeführt. In der Anfangszeit der Lungenfunktionstests (und selbst noch im Mikroprozessorzeitalter) waren viele der Geräte sicher recht unhandlich. Heutzutage sind die notwendigen Geräte jedoch günstig, wesentlich leichter zu handhaben und passen buchstäblich in eine Hand, was das Angebot von Lungenfunktionstests in praktisch jedem Bereich der Gesundheitsversorgung zu einer praktikablen Option macht. Angesichts des Terminrückstaus, mit dem etablierte Diagnostikzentren in absehbarer Zukunft (selbst nach einer beschlossenen sicheren Wiedereröffnung) rechnen, bietet sich Kliniken, Praxen und anderen unkonventionellen Orten eine Möglichkeit, Tests anzubieten, wodurch die Belastung der Patienten reduziert und unter Umständen eine neue Einnahmequelle mit Zukunftsperspektive aufgebaut werden kann.
Wie steigt man in patientennahe Lungenfunktionstests ein? #
Einer der grössten Vorteile von patientennahen Lungenfunktionstests ist die Skalierbarkeit. Für viele Praxen bietet sich zum Einstieg die einfache Spirometrie an. Die Spirometrie ist ein wichtiger, aber oft übersehener Bestandteil der Diagnostik von Atemwegserkrankungen. Tatsächlich können Erkrankungen wie COPD laut der American Thoracic Society (ATS), der Global Initiative for Chronic Obstructive Lung Disease (GOLD) und anderen Fachverbänden ohne dieses Verfahren nicht genau diagnostiziert werden.1 Die Einführung eines Spirometrie-Programms hat unmittelbare Auswirkungen auf die Gesundheitsversorgung (und somit indirekt auch einen Einfluss auf die Patientenzufriedenheit).
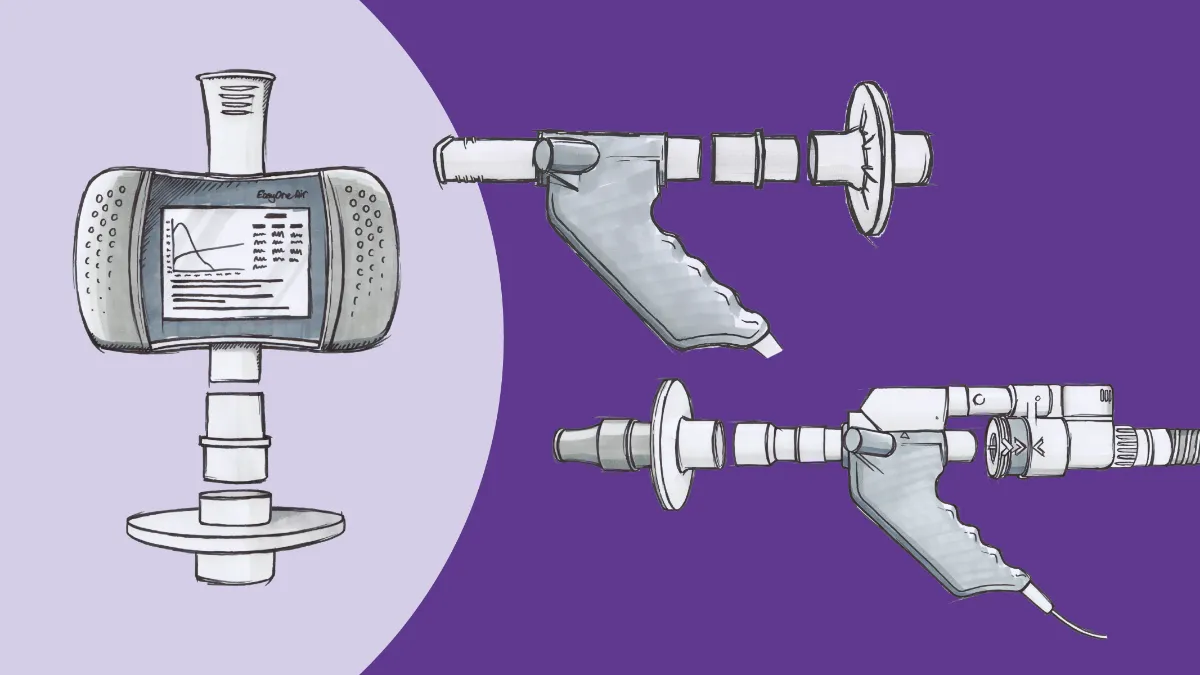
Mit dem EasyOne Air von ndd kann jede Praxis in die Spirometrie einsteigen. Die EasyOne-Produktlinie ist für ihre robuste Zuverlässigkeit in diversen Einsatzbereichen bekannt. Right2Breathe, eine gemeinnützige Organisation, die es sich zur Aufgabe gemacht hat, auf chronische Lungenerkrankungen aufmerksam zu machen, verlässt sich auf das Gerät, das bei Tests-Events, die in den USA in Verbindung mit Beschleunigungsrennen abgehalten werden, vorläufige Testergebnisse für tausende Menschen liefert. Die Klinikumgebung ist den Tests zwar (hoffentlich) etwas zuträglicher als ein Streckenposten an einer Rennbahn, doch viele der Merkmale, die das Gerät zu einem geeigneten Instrument für Feldtests machen, machen es auch zu einem idealen Einstiegsgerät. Im Gegensatz zu den meisten Spirometern muss das EasyOne Air dank seiner einzigartigen Ultraschall-TrueFlow™-Messtechnologie nicht täglich kalibriert werden. Dies reduziert den Arbeitsaufwand des für die Durchführung der Tests zuständigen Personals beträchtlich. Das Gerät (mit Farb-Touchscreen für die Dateneingabe und -prüfung) kann als eigenständiges Instrument eingesetzt oder (via Bluetooth) mit einem PC oder Laptop verbunden werden, damit zusätzliche Funktionen wie Incentive-/Coaching-Bildschirme genutzt werden können. Diese Anschlussmöglichkeiten wiederum erlauben die Verbindung des Geräts (und der zugehörigen Software) mit einem Drucker oder direkt mit dem Praxis-EMR-System.
Apropos Personal: Arztpraxen mögen Bedenken haben, dass die Einführung eines Lungenfunktionstest-Programms die Einstellung von Fachpersonal erfordern könnte. Natürlich wäre die Einstellung eines/r registrierten Atemtherapeuten/in oder Lungenfunktionstechnikers/in die optimale Lösung (und kann zusätzliche Möglichkeiten für klinische Verbesserung und Umsatzsteigerung bieten). Doch gerade erst einsteigende Arztpraxen können auch mit ihrem vorhandenen Personal die patientennahe Spirometrie in ihre bestehenden Arbeitsabläufe integrieren, besonders mit dem EasyOne Air. Eine frühere Generation des Geräts wurde nach dem 11. September vom World Trade Center Worker and Volunteer Medical Screening Program verwendet. Mit etwas Training durch einen Lungenfacharzt und etwas Übung kamen die Techniker in diesem Programm in mehr als 80 % der Fälle auf Tests des Grades A oder B gemäss Klassifikation der American Thoracic Society (ATS).2
Die patientennahe Spirometrie lässt sich zudem leicht in administrative Arbeitsabläufe integrieren. Nach der Durchführung eines Tests können die Daten den diensthabenden Ärzten zur Prüfung und Freigabe vorgelegt (oder, abhängig von der Verfahrensweise oder Präferenz, sogar an eine Partnerpraxis für Pneumologie weitergeleitet) werden. Dies ermöglicht eine schnellere Beurteilung des Lungenstatus der Patienten und bessere klinische Entscheidungen während des gleichen Termins. Wartezeiten auf die Ergebnisse anderer Praxen fallen weg und man muss nicht länger darauf hoffen, dass es überhaupt terminliche Kapazitäten für Anfragen gibt. Mit zwei Spirometrie-spezifischen Abrechnungscodes (für diagnostische Zwecke wird die Spirometrie nach einer Bronchodilatation empfohlen) und einer durchschnittlichen Erstattung zwischen 36 USD und 60 USD gemäss Arztgebührenregelung auf CMS.gov ist die Erstattung unkompliziert. So kann mit etwa 60 Tests ein Return on Investment (ROI) erzielt werden. Abhängig vom Patientenvolumen kann eine Praxis nicht nur die Patientenversorgung und -zufriedenheit verbessern, sondern auch innerhalb von wenigen Wochen zusätzliche Einnahmen generieren.
Des Weiteren ist das EasyOne Air so designt, dass es infektionssicher gehandhabt werden kann, selbst in Zeiten von COVID-19. Die gleiche Ultraschalltechnologie, die die Kalibrierung überflüssig macht, ermöglicht auch die Verwendung spezieller Mundstücke. Die Bestandteile des Flusssensors kommen nicht mit von Patienten erzeugten Gasen oder Aerosolen in Berührung, und alle Bestandteile des Tests, die mit Ausatemluft in Kontakt kommen, sind Einwegkomponenten. Das Gerät an sich kann zwischen den Anwendungen einfach mit Standarddesinfektionstüchern gereinigt werden, und mithilfe von einfachen Adaptern können Virenfilter auf den Mundstücken angebracht werden, damit eine für Patienten und Personal sichere Umgebung gewährleistet ist.
Das nächste Level patientennaher Lungenfunktionstests #
Die Spirometrie ist jedoch bei Weitem nicht die einzige Option. Während Flussmessungen bei den meisten respiratorischen Diagnostikuntersuchungen im Wesentlichen der Goldstandard bleiben, gibt es immer mehr Hinweise, die für die Messung der Diffusionskapazität (DLCO) für diagnostische und prognostische Zwecke sprechen, vor allem bei Patienten, die die akute Phase von COVID-19 überleben. In einer im European Respiratory Journal veröffentlichten aktuellen Studie wurde herausgefunden, dass bei 21 % der COVID-19-Überlebenden noch 100 Tage nach ihrer Genesung Gasaustauschprobleme, die mittels DLCO messbar sind, auftraten3. Dies hat bedeutende Auswirkungen für die Erforschung von «Long-COVID», sowie für die Sicherstellung, dass die Betroffenen Zugang zu geeigneten Therapeutika haben.
Bei der DLCO handelt es sich um einen Test, den viele in der Primärversorgung Tätige als über die Ressourcen und Möglichkeiten ihrer Praxis hinausgehend empfinden würden, doch auch hier hilft die moderne Technologie. DieEasyOne Pro Produktlinie macht zusätzliche Testkapazitäten patientennah verfügbar, ohne dass massiv in die Infrastruktur oder in Schulungen investiert werden muss. Zugegebenermassen passt das Gerät nicht ganz in die Hand, aber mit einer Standfläche von 30 cm2 ist das EasyOne Pro ein wesentlich kompakteres Gerät für DLCO-Messungen als der traditionelle Ganzkörper-Plethysmograph. Ausserdem kann das mit 8 kg recht leichte EasyOne Pro mit minimalem Aufwand von Raum zu Raum (oder sogar von Klinik zu Klinik) transportiert werden.
Das EasyOne Pro weist viele der Vorteile seines kleineren Schwestergeräts EasyOne Air auf. Es hat die gleiche kalibrierungsfreie Ultraschall-Technologie TrueFlow, die gleiche benutzerfreundliche Bedienoberfläche und ist ebenfalls EMR-kompatibel. Der DLCO-Test an sich dauert in der Regel nur wenige Minuten und kann dadurch neben Spirometrie-Tests in Arbeitsabläufe integriert werden. Der geringe administrative Aufwand bedeutet, dass der klinische Ertrag, der mit dieser Investition verbunden ist, noch lohnender sein kann. DLCO ist nicht nur ein klinisch relevanter Indikator bei Long-COVID, eine verminderte DLCO wurde auch mit einer höheren Morbidität und Mortalität bei COPD4, mehr Krankenhausaufenthalten infolge von COPD5 und einer höheren Mortalität bei Herzinsuffizienz mit reduzierter Ejektionsfraktion in Verbindung gebracht.6 Letzteres mag überraschend sein, doch es ist zu bedenken, dass das Herz und die Lunge im wahrsten Sinne des Wortes Nachbarn sind und physiologische Zusammenhänge zwischen ihnen bestehen. Deshalb ist es umso wichtiger, eine umfassende Reihe von Tests anbieten zu können.
DLCO-Tests stellen eine weitere potenzielle Einnahmequelle dar. Laut CMS.gov liegt der durchschnittliche Erstattungsbetrag für den Test in den USA bei etwa 57 USD. Für einen fortgeschritteneren Test mag dies nicht nach viel klingen; es ist jedoch zu bedenken, dass dieser Test zusätzlich zu einer Spirometrie beim gleichen Termin durchgeführt wird, und mit dem EasyOne Pro lassen sich beide Tests in einer Sitzung durchführen. Addiert man nun noch 43 USD für einen Lungenvolumentest (besonders hilfreich, um den Grad der relativen Lungenüberblähung, welche oft bei Menschen mit COPD auftritt, zu messen), können Praxen in nur drei Monaten einen kompletten Return of Investment erzielen, wenn pro Werktag im Schnitt eine Testreihe durchgeführt wird. Kein massiver Rekrutierungsschub, kein tiefes Eintauchen in Patientenakten, um so viele Menschen wie möglich zusammen zu suchen – es braucht nur eine Person mit Kurzatmigkeit, Herzproblemen oder chronischem Husten pro Tag. In den USA leben mehr als 16 Millionen Menschen mit diagnostizierter COPD, weitere 16 Millionen Menschen, die COPD-Symptome haben, bei denen aber noch keine COPD diagnostiziert wurde, und Millionen von Menschen mit verschiedenen Arten von Herzproblemen. Eine Testperson pro Tag dürfte also unschwer zu finden sein.
Obwohl das EasyOne Pro im Vergleich zum EasyOne Air einige zusätzliche technologische und administrative Hürden mit sich bringt, hat ndd enorme Erfahrung darin, den Ablauf so einfach wie möglich zu gestalten. Das «CO» in «DLCO» steht für Kohlenmonoxid, das (hoffentlich) nicht im durchschnittlichen Kliniklagerraum zu finden ist. Der ndd-Kundendienst kann Kontakt zwischen Kliniken und örtlichen Gaslieferanten herstellen, damit von Anfang an ein reibungsloser Ablauf sichergestellt ist. Das EasyOne Pro und das EasyOne Pro LAB müssen wie ihr kleineres Schwestergerät nicht täglich kalibriert werden. Neben der TrueFlow-Technologie nutzt das EasyOne Pro die proprietäre TrueCheck™-Technologie zur Validierung jedes einzelnen Tests, was Simulatoren oder andere externe Kontrollen überflüssig macht. Die Wartung der Geräte ist einmal jährlich notwendig, nimmt nur etwa zehn Minuten in Anspruch und kann von einer Person durchgeführt werden.
Pulmonale Funktionstests für die Massen #
In den Vereinigten Staaten gibt es vermutlich rund 5000 Lungenfunktionslabors, von denen die meisten einem Krankenhaus angegliedert oder in Krankenhausnähe sind.7 Sie alle haben derzeit mit Dienstunterbrechungen, Terminrückstaus und all den anderen Problemen zu kämpfen, die durch die Pandemie entstanden sind und ihre Fähigkeit einschränken, rasche diagnostische Leistungen zu erbringen und die Versorgung mit Patienten, Pflegepersonal und anderen medizinischen Fachkräften zu koordinieren. Schon vor COVID-19 gab es schlicht nicht genug Labors, und die weitere Anlaufstelle auf dem klinischen Weg der Patienten führte dazu, dass sie «für die Nachbeobachtung verloren» gingen. Obwohl 2021 vor der Tür steht, ist es unwahrscheinlich, dass diese Probleme in nächster Zeit verschwinden werden. Diese «Diagnoselücke» führt zu Verzögerungen bei der Behandlung und bei der Verbesserung der Lebensqualität bei einer Vielzahl von chronischen kardiorespiratorischen Erkrankungen.
Hier kommen die (laut Marktforschungen von IQVIA) mehr als 100.000 Praxen für die Primärversorgung in den USA ins Spiel. Mit den nun verfügbaren kostengünstigen und benutzerfreundlichen Lösungen können Praxen, die keine Lungenfachpraxen sind, ihr Repertoire leichter als je zuvor durch Lungentests ergänzen. Eine Zukunft, in der bei ambulanten Routineuntersuchungen nicht nur alte Klassiker wie Puls und Blutdruck gemessen werden, sondern auch Schlüsselindikatoren wie FEV1 und DLCO, ist nicht nur absehbar sondern in erreichbarer Nähe. Das zusätzliche Angebot von Lungenfunktionstests bietet Praxen eine kostengünstige Möglichkeit, eine grosse Wirkung auf ihre Patienten, ihre Gemeinde vor Ort und das gesamte Gesundheitssystem zu erzielen und sicherzustellen, dass das Licht, das wir alle am Ende des COVID-Tunnels sehen, für alle so hell wie möglich leuchtet.
Qaseem A, Wilt TJ, Weinberger SE, et al. Diagnosis and Management of Stable Chronic Obstructive Pulmonary Disease: A Clinical Practice Guideline Update from the American College of Physicians, American College of Chest Physicians, American Thoracic Society, and European Respiratory Society. Ann Intern Med. 2011;155(3):179-191. doi:10.1059/0003-4819-155-3-201108020-00008 GOLD. The Global Initiative for Chronic Obstructive Lung Disease (2019). Global Strategy for the Diagnosis, Management and Prevention of COPD. Retrieved from. Gold. 2019. ↩︎
Enright PL, Skloot GS, Cox-Ganser JM, Udasin IG, Herbert R. Quality of spirometry performed by 13,599 participants in the World Trade Center Worker and Volunteer Medical Screening Program. Respir Care. 2010;55(3):303-309. ↩︎
Sonnweber T, Sahanic S, Pizzini A, et al. Cardiopulmonary recovery after COVID-19 - an observational prospective multi-center trial. Eur Respir J. December 2020. doi:10.1183/13993003.03481-2020 ↩︎
Balasubramanian A, MacIntyre NR, Henderson RJ, et al. Diffusing Capacity of Carbon Monoxide in Assessment of COPD. Chest. 2019;156(6):1111-1119. doi:10.1016/j.chest.2019.06.035 ↩︎
Wei X, Ma Z, Yu N, et al. Risk factors predict frequent hospitalization in patients with acute exacerbation of COPD. Int J COPD. 2018;13:121-129. doi:10.2147/COPD.S152826 ↩︎
Magnussen H, Canepa M, Zambito PE, Brusasco V, Meinertz T, Rosenkranz S. What can we learn from pulmonary function testing in heart failure? Eur J Heart Fail. 2017;19(10):1222-1229. doi:10.1002/ejhf.946 ↩︎
Kaminsky DA, McIntyre N, Culver B. The pulmonary function laboratory: Something old and something new. Ann Am Thorac Soc. 2017;14(1):10-11. doi:10.1513/AnnalsATS.201610-763ED ↩︎