Ratgeberserie: Wie ein DLCO-Test durchgeführt wird

Auch wenn der Spirometrie die Ehre als bekanntestem Lungenfunktionstest (PFT) gebührt, ist die Beurteilung des Sauerstoff- und Kohlendioxidtransfers aus den Lungenbläschen ebenfalls ausgesprochen nützlich für die Eingrenzung einer möglichen Diagnose. Für diese Evaluierung wird ein Test verwendet, der als Kohlenmonoxid-Diffusionskapazität der Lunge bekannt ist, gelegentlich auch als Transferfaktor oder einfach DLCO bezeichnet. In der Vergangenheit wurden DLCO-Messungen von spezialisierten Labors mit ihren komplizierten und unhandlichen Geräten durchgeführt, was wiederum hiess, dass die Patienten einen weiteren Termin wahrnehmen mussten. Dank moderner PFT-Geräte sind diese Tests jedoch heute nicht mehr nur im Labor, sondern auch patientennah direkt in der Praxis möglich, sodass Praxen jeglicher Grösse diese wichtige diagnostische Dienstleistung anbieten können. Zudem können patientennahe PFT-Leistungen eine zusätzliche Einnahmequelle darstellen und eine wirklich patientenorientierte Behandlung ermöglichen.
DLCO-Indikationen #
Viele Ihrer Patienten würden wahrscheinlich von einer DLCO-Messung im Rahmen ihrer Krankengeschichte profitieren. So nützlich und aufschlussreich die Spirometrie auch ist, sie hat doch auch gewisse Einschränkungen. Zum Beispiel kann eine DLCO-Messung herangezogen werden, um die durch ein Emphysem verursachten Schäden von Beschwerden zu unterscheiden, die durch eine obstruktive Bronchitis oder ein nicht ausreichend behandeltes/refraktäres Asthma verursacht werden, sodass Patienten bereits früher in Bezug auf Eingriffe wie beispielsweise eine Reduzierung des Lungenvolumens hin untersucht werden können. Dank des Tests kann eine tatsächliche interstitielle Lungenerkrankung von einer unzureichenden Anstrengung des Patienten unterschieden werden, die sonst schnell das Vorhandensein einer restriktiven Lungenerkrankung vortäuschen kann. Der Test kann sogar seltene Erkrankungen aufdecken (oder zumindest solche, die aufgrund qualitativ minderwertiger Tests für selten gehalten werden), wie z. B. pulmonale Gefässerkrankungen und pulmonale Hypertonie.1 Er ist von unschätzbarem Wert für die Prognose und Beobachtung einer interstitiellen Lungenerkrankung und wird bei einer Vielzahl von Atemwegserkrankungen einfach nicht ausreichend genutzt. Dadurch werden Chancen für eine frühere Diagnose, eine bessere Beobachtung des Krankheitsverlaufs und sogar für die Erforschung der Mortalität sowie von Massnahmen zur Verbesserung der Lebensqualität vertan. Dies bedeutet im Gegenzug, dass Praxen, die DLCO-Messungen in ihre Arbeitsabläufe integrieren, eine Vielzahl von Wissens- und Behandlungslücken in der gesamten Gesundheitsversorgung schliessen können.
Sicherstellung eines erfolgreichen DLCO-Tests #
Hat Ihre Praxis beschlossen, ein DLCO-Testprogramm zu entwickeln, gibt es ein paar Dinge zu beachten, bevor Sie Ihren ersten Patienten untersuchen. Darüber hinaus gibt es einige Faktoren, die Sie bei der weiteren Durchführung der Tests beachten sollten. Obwohl Tests wie die DLCO-Messung mittlerweile relativ einfach durchzuführen sind, gibt es doch immer noch einige Arbeitsschritte, die Sie für eine optimale Testqualität beachten müssen.
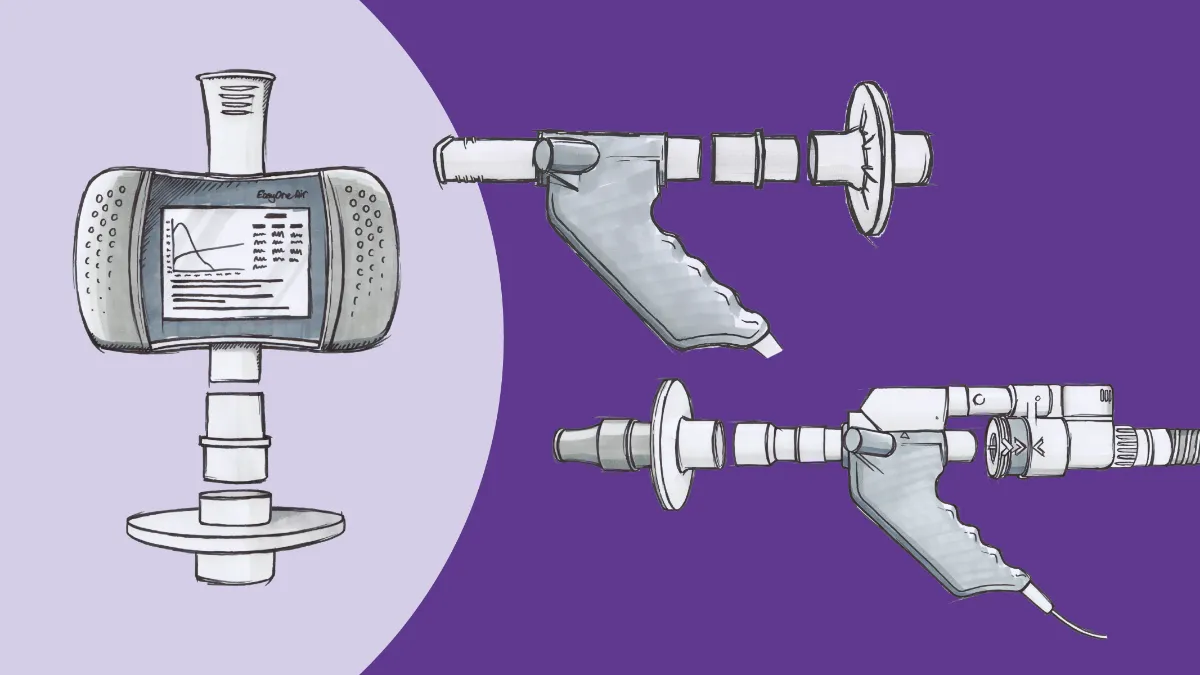
Ausrüstung: Natürlich muss Ihre Ausstattung der Aufgabe gewachsen sein. In den meisten Fällen bedeutet das zeitaufwändige tägliche Kalibrierungen und andere routinemässige Instandhaltungsarbeiten. Mit der EasyOne Pro -Serie dagegen können Sie sich von Anfang an auf Ihre Ergebnisse verlassen. Die patentierte TrueCheck™-Technologie dieser Geräte verifiziert den integrierten Gasanalysator mit einem fünfstufigen Validierungs- und Linearisierungstest. Darüber hinaus sorgt die TrueFlow™-Technologie, die in der gesamten PFT-Produktlinie von ndd zum Einsatz kommt, dank Ultraschallmessung für eine präzise Strömungsmessung und Volumenbestimmung. Eine punktuelle Verifizierung unter Verwendung einer biologischen «Kontrolle» (z. B. mit einem gesunden Klinikmitarbeiter) gilt nach wie vor als die beste Vorgehensweise, aber die Zuverlässigkeit der von ndd-Geräten gelieferten Testwerte wurde klinisch validiert und von Fachkollegen begutachtet.2
Ein besonderer Augenmerk liegt bei der DLCO-Messung auf dem präzisen Gasgemisch, das bei der Messung verwendet wird. Kohlenmonoxid (CO) wird verwendet, weil es eine etwa 200-mal grössere Affinität zu Hämoglobin als Sauerstoff hat. Lediglich 0,3 % der Testgasmischung ist Kohlenmonoxid. Weitere 10 % des Gemischs sind Helium, mit dem die Messung des alveolären Volumens möglich ist, was bei einem Emphysem von Bedeutung ist. Ausserdem wird aus Sicherheitsgründen in etwa der Sauerstoffgehalt von «Raumluft» (in der Regel 18–25 %) beigemischt, und der Rest des Gases besteht aus inertem Stickstoff. Das Gas muss von einem qualifizierten Fachhändler für medizinische Gase bezogen werden, um sicherzustellen, dass alle Mengenverhältnisse mit einer Genauigkeit von +/-10 % der angegebenen Volumina eingehalten werden.
Patient: Alle relevanten Patientendaten sollten vor der Messung eingegeben werden, zumal einer DLCO-Messung ein korrekter Spirometrie-Test vorausgehen muss. Denn um zu wissen, wie viel Kohlenmonoxid in die Blutbahn gelangt, muss das System zuerst wissen, wieviel in die Lunge eingeatmet wurde. Daher muss die Vitalkapazität gemessen werden, und der Patient muss in der Lage sein, während der DLCO-Messung bis auf mindestens 90 % dieser Vitalkapazität zu inhalieren. Falls verfügbar, sollte auch ein aktueller Hämoglobinwert (je nach Verfügbarkeit der Ausrüstung) ermittelt und eingegeben werden.
Wie bei jedem anderen Test müssen Sie die Vorgehensweise unbedingt mit dem Patienten durchgehen, bevor Sie beginnen. Erklärungen und Vorführungen können viel dazu beitragen, dass der Patient kooperiert und eine gute Technik beherrscht – beides ist wichtig, um bestmögliche Daten zu erhalten. Der Patient sollte bequem und in aufrechter Position sitzen und in der Lage sein, das Mundstück im Mund zu halten, mit den Lippen einen festen Verschluss zu bilden und die Nasenklemmen zu tolerieren. Stellen Sie etwas Wasser zur Verfügung, um eine eventuelle Mundtrockenheit zwischen den Testdurchläufen zu vermeiden, und beachten Sie alle Richtlinien zur Infektionskontrolle (einschliesslich der Verwendung von Filtern falls nötig). Ausserdem ist es wichtig, das Mundstück bis zur Testdurchführung stets vom Patienten fernzuhalten, damit nicht einmal eine Spur des Testgases in die Atemwege gelangt und die Ergebnisse möglicherweise verfälscht.
Jetzt geht es an die Messungen #
Nun ist es an der Zeit zu messen. Ähnlich wie bei der Spirometrie ist auch hier die korrekte Ausführung des Testmanövers entscheidend für zuverlässige Messwerte. Die DLCO-Technik ist nicht unbedingt so kompliziert wie die Spirometrie, kann aber je nach respiratorischem Status des Patienten auf seine eigene Art für den Patienten schwierig durchzuführen sein. Sie kann in die folgenden Schritte unterteilt werden:
- Tidalatmung: Sobald das Mundstück eingesetzt ist und die Nasenklemmen sitzen, lassen Sie den Patienten normal atmen. So kann sich er sich erstens an die Ausrüstung gewöhnen und zweitens kann der Arzt überprüfen, ob diese richtig positioniert ist und keine Leckagen auftreten.
- Maximale Exhalation: Sobald der Patient es sich bequem gemacht hat und bereit ist, lassen Sie ihn entspannt (ungezwungen) so weit wie möglich ausatmen, bis zu seinem Residualvolumen (RV). Bei Patienten mit obstruktiven Erkrankungen kann dies einen längeren Zeitraum in Anspruch nehmen. Standardmässig wird empfohlen, dass diese Phase nicht länger als 12 Sekunden dauern sollte, um Personen mit einer Obstruktion zu ermöglichen, sich dem RV einigermassen zu nähern, ohne Unbehagen zu verursachen. Dies erleichtert die Inhalation bis zur Vitalkapazität und die präzise Messung des Gasvolumens.
- Aktivierung: Während der Patient ausatmet, sollte der Techniker die Messung starten. Dadurch kann sich das System darauf vorbereiten, das Gas abzugeben und den Kreislauf zu schliessen. Sobald das Ende der Exhalation erkannt wird, schliessen sich der Motor und die Ventileinheit des Geräts automatisch und das Mundstück wird an die Messgasquelle angeschlossen.
- Schnelle, vollständige Inhalation: Der Patient nimmt nun eine schnelle maximale Inhalation bis zu seiner totalen Lungenkapazität (TLC) vor. Das Testgas wird über den gesamten Atemzug hinweg abgegeben, so dass es sehr wichtig ist, dass der Patient so nah wie möglich an seine zuvor gemessene Vitalkapazität herankommt. Wie bereits erwähnt, sind Werte von 90 % des vorherigen Wertes oder höher optimal, obwohl Werte von 85 % akzeptabel sind, wenn das gemessene alveoläre Volumen während dieses Tests ebenfalls innerhalb von 5 % oder 200 Millilitern des höchsten gemessenen alveolären Volumens aller versuchten Tests liegt.
- Atem anhalten: Der schwierigste Teil des Manövers für viele Patienten. Die bewährte Vorgehensweise sieht vor, den Atem 10 Sekunden lang anzuhalten, obwohl es einen gewissen Fehlertoleranzbereich gibt, der ein Anhalten von 8–12 Sekunden ermöglicht. Dadurch kann das Kohlenmonoxid die Atemwegsmembran passieren und sich mit dem Hämoglobin verbinden. Es kann hilfreich sein, für den Patienten rückwärts zu zählen, damit er genau weiss, wie lange er noch die Luft anhalten muss. Da andere Patienten es ggf. vorziehen, nicht darüber nachdenken zu müssen, sollten Sie sich unbedingt nach den individuellen Vorlieben erkundigen.
- Ungezwungene Exhalation: Nach Ablauf der Zeit lassen Sie den Patienten ohne Zögern wieder so tief wie möglich ausatmen. Das Manöver sollte 3–5 Sekunden dauern (auch hier gilt, dass Menschen mit einer Obstruktion möglicherweise länger brauchen). Die ersten 25 % des ausgeatmeten Gases werden verworfen, da dies eine Totraumventilation darstellt, die einen künstlich niedrigen Messwert erzeugen würde. Die nächsten 50 % der Gasprobe werden als «tatsächliche» Messung der DLCO analysiert, und die letzten 25 % werden ebenfalls verworfen, da sie das Gas mit der längsten Transferzeit darstellen.
- Entspanntes Inhalieren: Dies hilft, das Ende des Tests zu signalisieren und ermöglicht dem Patienten, sich zu erholen.
Endstation #
Sofern der Test gut verlaufen ist und es keine Probleme mit der Datenqualität gibt, führen diese sieben Schritte zu einem erfolgreichen Versuch. Um die optimale Anzahl von Tests zur Gewährleistung der Wiederholbarkeit und Zuverlässigkeit zu ermitteln, sind weitere Untersuchungen erforderlich, aber wir wissen, dass mehr nicht unbedingt besser ist. Die Durchführung von fünf Manövern kann zu einem Anstieg des Baseline-Carboxyhämoglobins (Hämoglobin mit gebundenem Kohlenmonoxid anstelle von Sauerstoff) von 3–4 % führen, was bedeutet, dass der DLCO-Messwert um einen proportionalen Betrag3 gesenkt wird. Da ein einzelnes Manöver aufgrund einer Vielzahl menschlicher Faktoren ggf. auch nicht 100 % vertrauenswürdig ist, ist es für die klinische Entscheidungsfindung möglicherweise ebenfalls nicht ausreichend. Daher wird als bewährte Vorgehensweise empfohlen, zwei Manöver im Abstand von mindestens vier Minuten durchzuführen, um eine natürliche Auswaschung des im Spurengas4 enthaltenen Kohlenmonoxids zu ermöglichen.
Auf sich gestellt #
Man muss sich vor Augen halten, dass Kohlenmonoxid niemals einfach durch die Atemwegsmembran «diffundiert», wie wir uns diesen Vorgang im Allgemeinen vorstellen. Eine Vielzahl von Faktoren, unter anderem Hämoglobingehalt, alveoläre Oberfläche und sogar der Blutfluss durch die Lungenkapillaren können diesen Vorgang beeinflussen, der korrekterweise als Kohlenmonoxid-Transferbezeichnet wird. Daher ist es unerlässlich, diese Faktoren bei der Interpretation der DLCO-Ergebnisse zu berücksichtigen.
Chandra S, Shah SJ, Thenappan T, Archer SL, Rich S, Gomberg-Maitland M. Carbon monoxide diffusing capacity and mortality in pulmonary arterial hypertension. J Hear Lung Transplant. 2010;29(2):181-187. doi:10.1016/j.healun.2009.07.005 ↩︎
Gochicoa-Rangel L, Pérez-Padilla R, Vázquez-García JC, et al. Long-term stability of a portable carbon monoxide single-breath diffusing capacity instrument. Respir Care. 2017;62(2):231-235. doi:10.4187/respcare.04983 ↩︎
Zavorsky GS. The rise in carboxyhemoglobin from repeated pulmonary diffusing capacity tests. Respir Physiol Neurobiol. 2013;186(1):103-108. doi:10.1016/j.resp.2013.01.001 ↩︎
Graham BL, Brusasco V, Burgos F, et al. Executive summary: 2017 ERS/ATS standards for single-breath carbon monoxide uptake in the lung. Eur Respir J. 2017;49(1). doi:10.1183/13993003.E0016-2016 ↩︎