Warum Lungengesundheit wichtig ist
Die meisten Mediziner wissen, dass die chronisch obstruktive Lungenerkrankung oder COPD ein weltweites Problem darstellt. Trotzdem wurde das wahre Ausmass des Problems noch immer nicht wirklich erkannt– wie bei vielen anderen Erkrankungen auch. Hier in den Vereinigten Staaten werden jährlich ca. 50 Milliarden Dollar wegen COPD ausgegeben, und zwar sowohl für die direkten Kosten der Gesundheitsversorgung als auch für die indirekten Kosten, die der Wirtschaft entstehen, wie z. B. Produktivitätsausfälle und Fehlzeiten. 1Bei ca. 15 Millionen Menschen wurde die Krankheit offiziell diagnostiziert, in Amerika ist sie die vierthäufigste Todesursache. Natürlich ist COPD dabei kein ausschliesslich US-amerikanisches Problem: Rund um den Globus leben etwa eine Viertelmilliarde Menschen mit dieser Erkrankung. Tatsächlich ist COPD weltweit die dritthäufigste nicht-pandemische Todesursache.2
COPD – Die «unsichtbare Epidemie» #
Und auch das ist nur ein Teil der Geschichte. In einem aktuellen TEDx-Talk beschrieb die pensionierte Atrium Health Chief Innovation Officer Dr. Jean Wright, die auch Vorstandsmitglied der COPD Foundation und eine der führenden Experten auf diesem Gebiet ist, COPD als «unsichtbare Epidemie». Denn auch wenn wir diese 15 Millionen in den USA und 250 Millionen Menschen weltweit erfolgreich diagnostiziert haben, gibt es möglicherweise doppelt so viele nicht diagnostizierte, die zwar Symptome haben, aber nicht wissen, warum sie nicht richtig atmen können, und deshalb auch weder aufgeklärt werden, noch über eine Behandlung oder Strategie für den Umgang mit der Krankheit verfügen. Dr. Wright nennt diese Betroffenen die «fehlenden Millionen» der COPD. Aber egal, ob wir ihnen nun ein griffiges Etikett verpassen oder nicht, wir müssen auf jeden Fall alles dafür tun, diese Menschen noch besser zu erfassen und ihnen die Behandlung zukommen zu lassen, die sie verdienen. Und um das zu erreichen, müssen wir zunächst unser Wissen hinsichtlich COPD hinterfragen, um dann ein besseres System aufzubauen.
Warum haben wir sie nicht erkannt? #
In der Vergangenheit wurde COPD stark mit Tabakrauch in Verbindung gebracht, und auch heute noch hängen (in den Industrieländern) etwa 75–85 % der Fälle mit Tabakkonsum3 zusammen. Das ist nur logisch: Zigaretten enthalten etwa 7.000 Chemikalien, von denen viele entweder direkt das Gewebe der Atemwege schädigen oder die Abwehrkräfte gegenüber chronischen Infektionen schwächen, was zu eher schleichenden Schäden führt. Das heisst aber auch: Ein nicht unerheblicher Teil der Fälle hat nichts mit dem Rauchen zu tun. Eine ständige Exposition gegenüber Luftschadstoffen, Chemikalien, Dämpfen und Staub am Arbeitsplatz sowie Probleme mit der Luftqualität in den eigenen vier Wänden können ebenfalls zu derartigen Schäden führen. In den Entwicklungsländern, wo die Menschen stärker auf traditionelle Koch- und Heizmethoden angewiesen sind, gilt die Exposition gegenüber Rauch aus Biomassebrennstoffen sogar als noch grösserer Risikofaktor als Zigaretten.4
Daneben gibt es eine Reihe weiterer, bisher unterschätzter Risikofaktoren für COPD. Der Alpha-1-Antitrypsin-Mangel ist der wohl bekannteste unter ihnen und macht etwa 3 % aller COPD-Fälle aus. Bei einem Alpha-1-Antitrypsin-Mangel bildet die Leber abnorm geformte Kopien des Alpha-1-Antitrypsin-Proteins, das normalerweise die Lunge vor Reizstoffen und Infektionen schützt. Ohne diesen Schutz ist die Lunge viel anfälliger für Schäden, die zudem auch deutlich früher auftreten, als sonst bei COPD üblich. Darüber hinaus kann ein schweres Asthma, das unzureichend behandelt wird, schliesslich zu einem Remodeling der Atemwege und einer dauerhaften Obstruktion führen. Bestimmte schwere Infektionen können zu einer Schwächung der Atemwege einhergehend mit chronischer bakterieller Besiedlung und andauernden Infektionen führen, auch bekannt als Bronchiektasie. Und selbst Entzündungsprozesse aufgrund von Krankheiten wie Adipositas und Diabetes begünstigen die Entstehung von obstruktiven Lungenproblemen im späteren Leben.
Das falsche Vorurteil, das COPD immer mit Tabakrauch zusammenhängt, ist daher eines der grössten Hindernisse auf dem Weg zu einer angemessenen Diagnose der «fehlenden Millionen». Werden andere mögliche Risikofaktoren nicht in Betracht gezogen, ist es sehr wahrscheinlich, dass die betroffenen Patienten ihre allmählich zunehmenden Atembeschwerden einfach dem Älterwerden oder ihrer mangelnden Fitness zuschreiben. Zweifellos können diese Faktoren eine fortschreitende Dyspnoe noch zusätzlich verschlimmern, aber solange die eigentliche Ursache nicht ermittelt werden kann, wird die fortgesetzte Exposition gegenüber den Reizstoffen die Beschwerden so lange weiter verschlimmern, bis sie sich nicht mehr ignorieren lassen. Und überlastete Ärzte in der Primärversorgung, die immer noch davon ausgehen, dass nur Langzeitraucher Risikopatienten für COPD sind, haben einfach keine Zeit, um solchen seltenen «Zebra»-Diagnosen nachzugehen, und konzentrieren sich stattdessen oft auf offensichtlichere und triviale Diagnosen. In anderen Fällen haben Hausärzte unter Umständen einfach nicht die notwendige Ausrüstung zur Verfügung, um vor Ort eine korrekte COPD-Diagnose zu stellen. In der Vergangenheit waren Lungenfunktionstests (PFTs) wuchtige, technisch komplexe und empfindliche Geräte, die spezialisierten Einrichtungen vorbehalten waren. Und viele Patienten zögern eventuell, einen weiteren Zwischenstopp auf dem Weg zur Heilung einzulegen, was die Diagnose erneut verzögert und die Beschwerden verschlimmert.
Leider ist es zudem nicht nur die Lunge, die den grössten Schaden davonträgt. Da Sauerstoff der primäre Brennstoff für den Zellstoffwechsel und Kohlendioxid das wichtigste Abfallprodukt ist, können anormale Werte bei jedem der beiden Stoffe für jedes Organsystem verheerende Folgen haben. Viele COPD-Patienten (ob diagnostiziert oder nicht) leiden auch unter kardiovaskulären Problemen; schliesslich sind Herz und Lungequasi nebeneinander im Thorax untergebracht, und wie bei allen Nachbarn wirkt sich das, was den einen betrifft, unweigerlich auf den anderen aus.
Ein Licht am Ende des Tunnels #
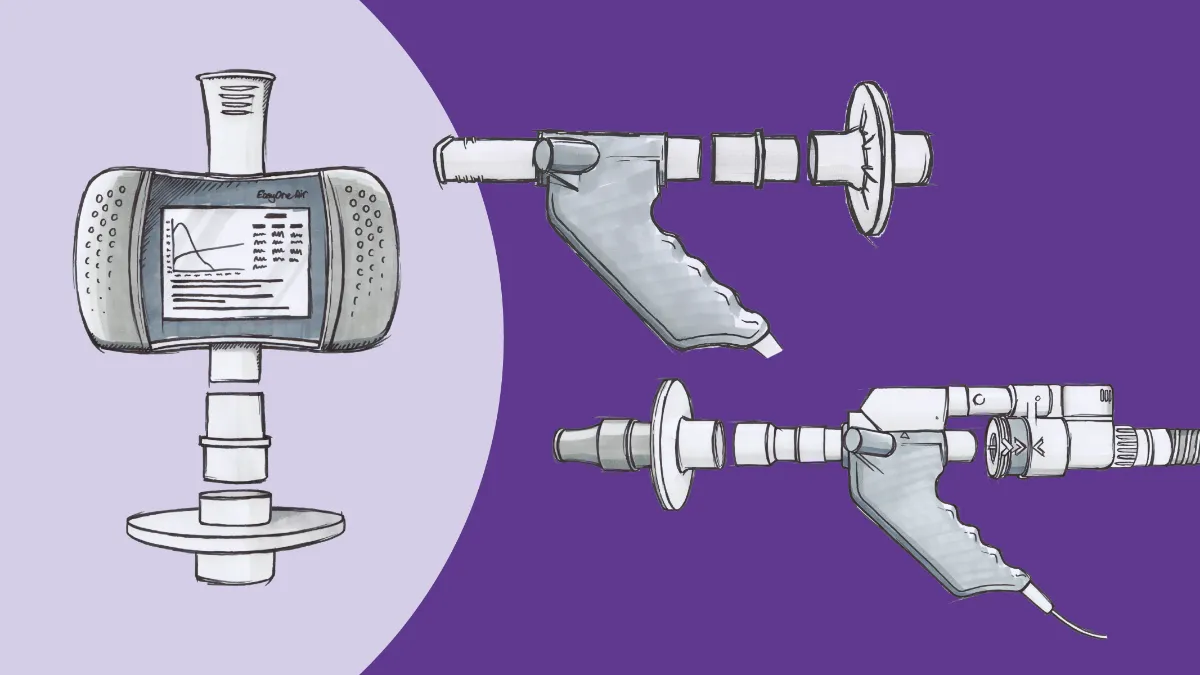
Glücklicherweise gehört es inzwischen der Vergangenheit an, dass PFT-Geräte derart schwer zugänglich sind, diese Zeiten liegen hinter uns. Die Lungenfunktionsgeräte der EasyOne Pro-Reihe von ndd bringen die Leistungsfähigkeit eines voll ausgestatteten PFT-Labors in praktisch jede Umgebung. Sowohl das Pro als auch das Pro LAB bieten einen patientennahen Zugang zu den beiden wichtigsten Testmodi (Spirometrieund Diffusionskapazität) sowie zu Lungenvolumenmessungen. Die Spirometrie ist seit langem DER Massstab für die COPD-Diagnose. Verschiedene Organisationen, von der COPD Foundation über die American Thoracic Society bis hin zur Global Initiative for Chronic Obstructive Lung Disease (GOLD) , verwenden sie als Grundlage für ihre Diagnosekriterien. Moderne Spirometer sind in der Lage, genaue Fluss- und Volumenmessungen (sowie vorläufige Interpretationen dieser Messungen) schnell und einfach zu liefern, und das EasyOne Air-Gerät von ndd ist so robust und handlich, dass es auch ausserhalb der Klinik eingesetzt werden kann. Spirometrie-Werte lassen Probleme bei der Lungenventilation erkennen, noch bevor die Betroffenen überhaupt Symptome verspüren. Dies ermöglicht eine frühzeitige Diagnose und Behandlung, was entscheidend für eine Eindämmung der Exposition und ggf. sogar ein Verlangsamen des Krankheitsverlaufs sein kann.
Die Bedeutung der DLCO #
Allerdings reicht eine Spirometrie nicht immer aus. Überraschenderweise entwickelt nicht jeder mit einer spirometrischen Obstruktion im weiteren Verlauf COPD-Symptome – und umgekehrt hat nicht jeder mit beeinträchtigenden Symptomen auch messbare Probleme mit der Lungenventilation. Hier kommt der zweite Modus ins Spiel, die Kohlenmonoxid-Diffusionskapazität (DLCO). Dieser Test verwendet Spurenmengen von Kohlenmonoxidgas, um den Gasaustausch zwischen den Lungenbläschen und dem Lungengefässsystem zu evaluieren. Eine kürzlich veröffentlichte Datenanalyse basierend auf der wegweisenden COPDGene-Populationsstudie kam zu dem Schluss, dass verminderte DLCO-Messwerte eng mit der Intensität der COPD-Symptome verknüpft sind und auch den Verlauf der Erkrankung5 vorhersagen. Kann DLCO im Rahmen einer Standarduntersuchung in der Primärversorgung gemessen werden, bietet dies die Chance auf eine schnellere COPD-Diagnose und ein langfristig effektiveres Therapiekonzept.
Eine kostengünstige, patientenzentrierte PFT-Lösung #
Schaut man sich die «fehlenden Millionen» von COPD-Patienten an, ganz zu schweigen von den Betroffenen, die mit interstitiellen Lungenerkrankungen, kardiovaskulären Problemen und der Fülle anderer Erkrankungen leben, welche die Atmung beeinträchtigen – sowie das drohende Schreckgespenst der Long-COVID-Fälle – dann war es noch nie so wichtig wie heute, dass benutzerfreundliche Lungenfunktionstests allgemein zur Verfügung stehen. Und da die PFT-Labore noch immer dabei sind, die pandemiebedingten Einschränkungen beim Patientenaufkommen wieder auszugleichen, liegt es nun an anderen Einrichtungen, innovative Lösungen anzubieten, um Tests, Diagnosen und eine verbesserte Behandlung zu ermöglichen.
Guarascio AJ, Ray SM, Finch CK, Self TH. The clinical and economic burden of chronic obstructive pulmonary disease in the USA. Clinicoecon Outcomes Res. 2013;5:235-245. doi:10.2147/CEOR.S34321 ↩︎
Abbafati C, Machado DB, Cislaghi B, et al. Global burden of 369 diseases and injuries in 204 countries and territories, 1990–2019: a systematic analysis for the Global Burden of Disease Study 2019. Lancet. 2020;396(10258):1204-1222. doi:10.1016/S0140-6736(20)30925-9 ↩︎
Jindal SK. Chronic obstructive pulmonary disease in non-smokers - Is it a different phenotype? Indian J Med Res. 2018;147(April):337-340. doi:10.4103/ijmr.IJMR_10_18 ↩︎
Sana A, Somda SMA, Meda N, Bouland C. Chronic obstructive pulmonary disease associated with biomass fuel use in women: A systematic review and meta-analysis. BMJ Open Respir Res. 2018;5(1):e000246. doi:10.1136/bmjresp-2017-000246 ↩︎
Balasubramanian A, MacIntyre NR, Henderson RJ, et al. Diffusing Capacity of Carbon Monoxide in Assessment of COPD. Chest. 2019;156(6):1111-1119. doi:10.1016/j.chest.2019.06.035 Balasubramanian A, Kolb TM, Damico RL, Hassoun PM, McCormack MC, Mathai SC. Diffusing Capacity Is an Independent Predictor of Outcomes in Pulmonary Hypertension Associat ↩︎