Ein einfacher Leitfaden zur Interpretation der Ergebnisse von Spirometrie-Untersuchungen – Tipps von Buddy
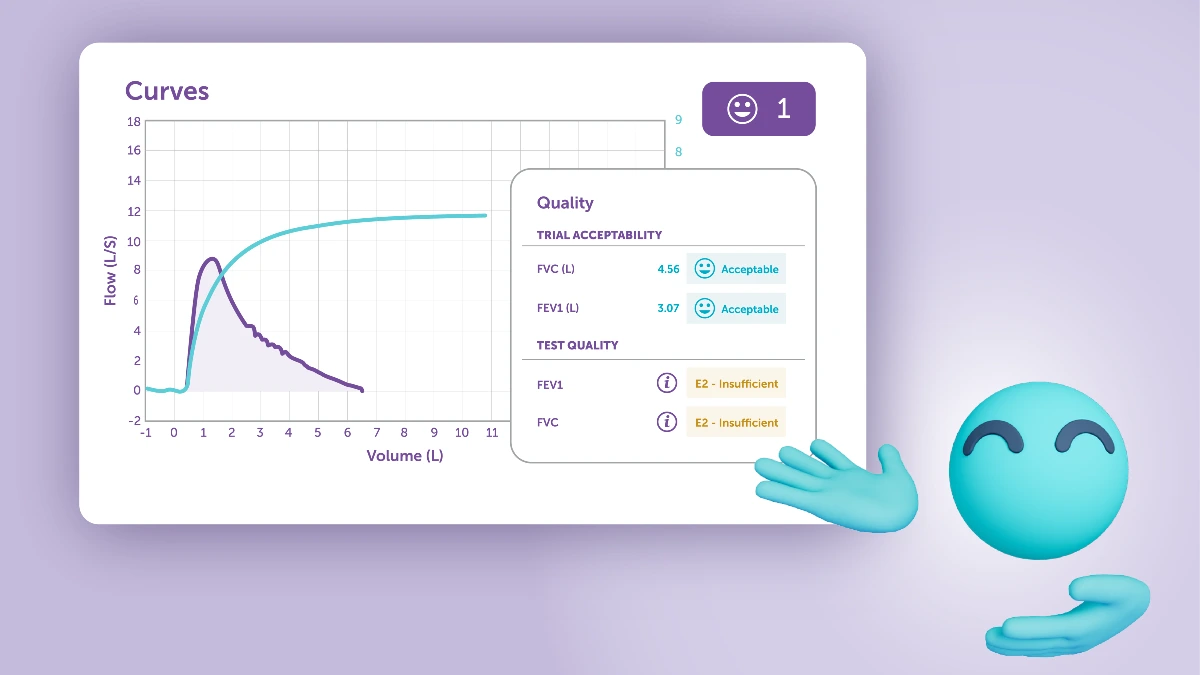
Hallo! Ich bin’s wieder, Buddy! Heute geht es um die Interpretation von Spirometrie-Untersuchungsergebnissen. Wie Sie vielleicht wissen, ist die Spirometrie ein sehr nützliches Instrument zur Diagnose und Überwachung von Atemwegserkrankungen, insbesondere Asthma und der chronisch obstruktiven Lungenerkrankung (COPD).
Grundlagen der Spirometrie #
Beim letzten Mal haben wir darüber gesprochen, welch wichtige Rolle ein gutes Coaching bei der Messung genauer und zuverlässiger Spirometrie-Ergebnisse spielt. Die Spirometrie kann für einige Patienten anstrengend sein. Wir möchten sicherstellen, dass Sie schon beim ersten Mal brauchbare Ergebnisse erzielen. Kleine Gedächtnisstütze: Ich kann als Spirometrie-Coach dabei helfen, indem ich eine Beziehung zum Patienten aufbaue, klare Anweisungen gebe, für die richtige Haltung sorge und den Patienten Zuspruch spende, damit sie sich wohl fühlen und bei der Untersuchung gut mitmachen.
Nachdem ich Ihnen einige Tipps zur Durchführung der Spirometrie gegeben habe, erkläre ich nun einige gängige Fachbegriffe aus dem Bereich der Spirometrie:
- FEV1: Forciertes exspiratorisches Volumen innerhalb der ersten Sekunde
- FVC: Forcierte Vitalkapazität. Dies ist die Gesamtmenge an Luft, die während der Spirometrie ausgeatmet wird.
- FEV1/FVC-Verhältnis: Ein wichtiger Indikator für Atemwegsverengungen. Dieses Verhältnis wird in der Regel als Dezimalwert angezeigt.
- Prozent des Sollwerts: Ergebnisse eines Patienten in Relation zu dessen Referenzwerten für Grösse, Altersgruppe, ethnische Zugehörigkeit und Geschlecht, ausgedrückt als Prozentsatz.1
Tipps für die Spirometrie #
Bei der Spirometrie werden oft dieselben Fehler gemacht. Werfen wir einen Blick auf diese Fehler und überlegen, wie sie vermieden werden können.
Bitten Sie den Patienten zu Beginn der Spirometrie zunächst darum, so tief wie möglich einzuatmen, damit die Lungen komplett mit Luft gefüllt sind (dies ist von wesentlicher Bedeutung), und diese Luft danach so schnell und kräftig wie möglich, quasi explosionsartig, auszuatmen.
Die Patienten dürfen den Luftstrom in den ersten Sekunden des Ausatmens nicht verlangsamen oder abrupt unterbrechen. Um dies sicherzustellen, sollten Sie die Haltung des Patienten prüfen und den Patienten auffordern, kontinuierlich auszuatmen, bis seine Lungen vollständig leer sind und keine Luft mehr ausströmt – ich, Buddy, kann Ihnen und Ihren Patienten helfen zu erkennen, wann der Prozess beendet ist.
Für ein verwertbares Spirometrie-Manöver ist es unerlässlich, dass die Untersuchung nicht unterbrochen wird. Es muss u. a. sichergestellt werden, dass der Patient während der Untersuchung nicht hustet. Bitten Sie den Patienten, Wasser zu trinken, wenn dies passiert ist (oder damit dies nicht passiert).
Weiterhin ist bei der Durchführung der Spirometrie darauf zu achten, dass es keine Leckagen gibt, durch die Luft entweicht, da selbst kleinste Leckagen die Genauigkeit der Ergebnisse beeinträchtigen können. Achten Sie darauf, dass die Lippen des Patienten das Mundstück fest umschliessen und verhindern Sie mithilfe einer Nasenklammer das Entweichen von Luft durch die Nase. So wird sichergestellt, dass die gesamte ausgeatmete Luft korrekt erfasst wird, damit möglichst genaue Ergebnisse erzielt werden.
Patienten sollten mindestens drei verwertbare und reproduzierbare Testdurchläufe absolvieren, damit genügend Daten zur umfassenden Beurteilung des Patienten erhoben werden können.
Auffällige Spirometrie-Ergebnisse #
Das Hauptziel der Spirometrie ist es zu bewerten, ob der Patient an einer Obstruktion oder einer Restriktion der Lunge leidet und wenn ja, in welchem Ausmass.
Obstruktive Lungenerkrankungen, wie z. B. COPD, Asthma und zystische Fibrose, sind durch einen eingeschränkten Luftstrom und einen verminderten Atemwegsdurchmesser gekennzeichnet; die Ursache hierfür können Entzündungen, Verschleimung oder eine Kontraktion der glatten Muskulatur sein (wie es bei Asthma der Fall ist). Dies äussert sich bei der Spirometrie oft in Form eines niedrigen FEV1/FVC-Verhältnisses. Je geringer der numerische Wert ist, desto signifikanter ist die Obstruktion. Dieses Verhältnis ist in der Regel (aber nicht immer) verringert, da der Patient ein geringeres FEV1 hat, als es für seine demografischen Faktoren zu erwarten wäre.
Restriktive Muster hingegen weisen möglicherweise auf eine Lungenfibrose, ein Lungenödem, eine Herzinsuffizienz oder Adipositas hin. Restriktive Lungenerkrankungen sind selten und führen zu einer Verringerung des Lungenvolumens. Bei einer spirometrischen Untersuchung äussert sich dies durch verringerte FVC- und VC-Werte. Einschränkungen des Luftstroms (FEV1/FVC-Verhältnis) sind im Allgemeinen nicht gegeben; diese Werte können sogar leicht erhöht sein.
Leitfaden zur Interpretation von Spirometrie-Ergebnissen in Einzelschritten #
Nachdem wir einige Grundlagen und Ergebnisse der Spirometrie erläutert haben, kommen wir nun zur Ergebnisinterpretation. Hierfür sind vier Schritte erforderlich, die im Folgenden beschrieben sind:
Schritt 1: Qualität der Untersuchung prüfen
Schritt 2: FEV1 und FVC im Vergleich zur normalen Lungenfunktion anhand des Z-Scores beurteilen
Schritt 3: FEV1/FVC-Verhältnis prüfen
Schritt 4: Falls ein Bronchodilator verabreicht wurde, prüfen, ob dieser die Lungenfunktion nachhaltig verbessert
Schritt 1: Qualität der Spirometrie-Untersuchung prüfen #
Die Qualität der Untersuchung sollte anhand der auf unserer Website angegebenen Richtlinien der American Thoracic Society (ATS) und der European Respiratory Society (ERS) beurteilt werden.2 Mit anderen Worten: Wurde die Spirometrie auf angemessene und reproduzierbare Weise durchgeführt?
Was die Plausibilität und Wiederholbarkeit von Untersuchungen angeht, sind die Qualitätsbewertungen A oder B ideal, Ärzte können jedoch auch aus anderen Bewertungen wertvolle Schlüsse ziehen, solange sie die Ergebnisse mit der gebotenen Sorgfalt interpretieren.
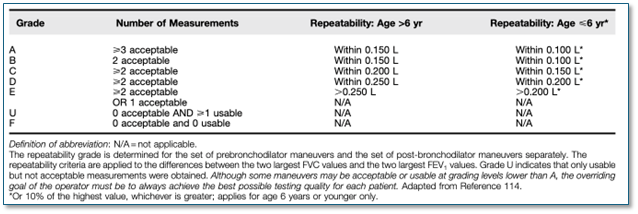
Abbildung 1: Bewertungssystem für FEV1 und FVC
Schritt 2: FEV1 und FVC im Vergleich zur normalen Lungenfunktion anhand des Z-Scores beurteilen #
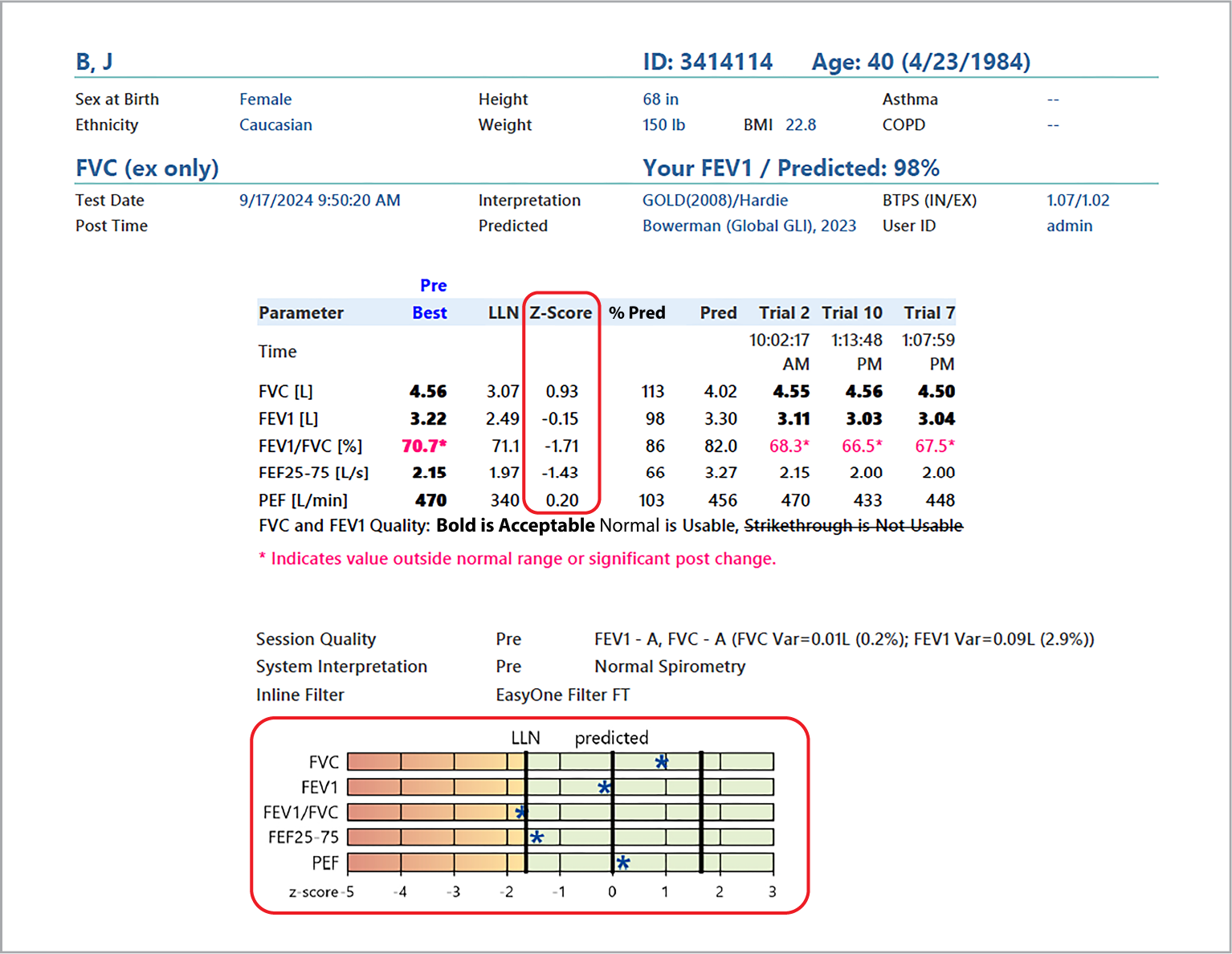
Sobald festgestellt wurde, ob die Qualität der PFT (Lungenfunktionsprüfung) brauchbar ist, sollten der FEV1- und FVC-Wert des Patienten anhand des Z-Scores analysiert werden.
Vor 2021 wurden der FEV1- und der FVC-Wert des Patienten mit dem Prozent des Sollwerts verglichen, um die Schwere der Lungenerkrankung einzuschätzen. 2021 wurden die Richtlinien der ATS und der ERS aktualisiert; seitdem dient der darin enthaltene Z-Score zur Beurteilung der Lungenerkrankung des Patienten.3 Diese Werte sind im Folgenden angegeben. Anhand der Z-Scores können Ärzte einschätzen, wie weit die beim Patienten beobachtete Funktion von der normalen Funktion der Population abweicht – dies wird in Standardabweichungen ausgedrückt. Diese Methode ist für verschiedene Altersgruppen und Geschlechter nachweislich konsistenter als die «Prozent des Sollwerts»-Methode.4
Z-Score-Werte zur Beurteilung der Schwere einer Lungenerkrankung:
- Leicht: -1,65 bis -2,5
- Mittelschwer: -2,51 bis -4,0
- Schwer: kleiner als -4
Schritt 3: FEV1/FVC-Verhältnis prüfen #
Sobald die FEV1- und FVC-Werte beurteilt wurden, ist die Berechnung des FEV1/FVC-Verhältnisses der nächste Schritt bei der Interpretation, bei der zwischen Obstruktion und Restriktion unterschieden wird oder beides diagnostiziert wird.
Dieses Thema wurde bereits zum grossen Teil behandelt, es folgt ein praktischer Leitfaden mit allgemeinen Symptomen zur Erkennung einer Obstruktion bzw. einer Restriktion. Diese Nachweisgrenzen sind bei der Interpretation hilfreich, die Richtlinien der ATS und der ERS weisen jedoch darauf hin, dass ein gewisses Mass an Restunsicherheit besteht.3
Normale Lungenfunktion: FEV1 und FVC über 80 % des Sollwerts; FEV1/FVC-Verhältnis grösser als 0,7.
Obstruktive Lungenerkrankung: FEV1 unter 80 % des Sollwerts; FVC kann normal oder verringert sein, in der Regel aber nicht so stark verringert wie FEV1; FEV1/FVC-Verhältnis kleiner als 0,7.
Restriktive Lungenerkrankung: FEV1 ist normal oder geringfügig verringert; FVC unter 80 % des Sollwerts; FEV1/FVC-Verhältnis ist normal, also grösser als 0,7.
Schritt 4: Falls ein Bronchodilator verabreicht wurde, prüfen, ob dieser die Lungenfunktion nachhaltig verbessert #
Da zur Behandlung von Lungenbeschwerden häufig Bronchodilatoren verwendet werden, ist es sinnvoll zu ermitteln, in welchem Mass ein Bronchodilator der Abnahme der Lungenfunktion entgegenwirkt. Zu diesem Zweck wird empfohlen, mit einem Patienten sowohl vor der Verabreichung des Bronchodilators als auch danach eine spirometrische Untersuchung durchzuführen.
Gibt es Patienten, bei denen nach der Verabreichung von Bronchodilatoren eine Verbesserung des FEV1-Werts, des FVC-Werts oder beider Werte zu beobachten ist, muss darauf hingewiesen werden, dass diese «Verbesserung» keine vollständige Beseitigung der Obstruktion bedeutet,2 sondern dass die Verengung der Atemwege möglicherweise nicht reversibel ist.
2021 veröffentlichten ATS und ERS aktualisierte Leitlinien, in denen das positive Ansprechen auf einen Bronchodilator definiert wird – nämlich als einen Anstieg von 10 % oder mehr des individuell vorhergesagten Werts.3
Fazit #
Die Spirometrie ist für die Behandlung von Lungenerkrankungen von wesentlicher Bedeutung. Daher ist es äusserst wichtig, dass die Patienten ihre Lungenfunktionsprüfungen so genau wie möglich nach den Vorgaben durchführen. Weiterhin ist es wichtig, dass der für die Untersuchung verantwortliche Arzt genaue Kenntnis darüber hat, wie die Ergebnisse zu interpretieren sind.
Mit unserem neuesten Produkt, dem EasyOne Sky, möchten wir diesen Prozess mithilfe von mir, Buddy, neu gestalten!
Wenn Sie mehr erfahren möchten, nehmen Sie sich ein paar Minuten Zeit, um entweder unser Formular mit der Bitte um weitere Informationen und eine Live-Demonstration auszufüllen und einzusenden, oder registrieren Sie sich für eine unserer Live-Schulungen!
* Haftungsausschluss: Die Informationen in diesem Leitfaden dienen nur zu Informationszwecken und sind nicht als medizinische Beratung zu verstehen. Wir sind keine medizinischen Fachkräfte und stellen daher keine Diagnosen bzw. geben keine Behandlungsempfehlungen. Dieser Leitfaden ist als Orientierungshilfe für die Interpretation der Ergebnisse von Spirometrie-Untersuchungen ausgelegt und kann das medizinische Urteilsvermögen eines Arztes nicht ersetzen.
Global Initiative for Chronic Obstructive Lung Disease (GOLD). SPIROMETRY FOR HEALTH CARE PROVIDERS. 2017;7(1):4. ↩︎
Graham BL, Steenbruggen I, Miller MR, et al. Standardization of Spirometry 2019 Update. An Official American Thoracic Society and European Respiratory Society Technical Statement. Am J Respir Crit Care Med. 2019;200(8):e70-e88. doi:10.1164/rccm.201908-1590ST ↩︎ ↩︎
Stanojevic S, Kaminsky DA, Miller MR, et al. ERS/ATS technical standard on interpretive strategies for routine lung function tests. Eur Respir J. 2022;60(1). doi:10.1183/13993003.01499-202 ↩︎ ↩︎ ↩︎
Miller MR, Cooper BG. Reduction in T LCO and survival in a clinical population. Eur Respir J. 2021;58(5):2002046. doi:10.1183/13993003.02046-2020 ↩︎






