Septiembre es el mes de la concienciación sobre la fibrosis pulmonar idiopática

Septiembre es un mes importante para mucha gente… Es el momento de finalizar las compras para la vuelta al cole, empieza la temporada de fútbol y seguro que todo el mundo, sin excepción, espera cada año con impaciencia el día 19 de septiembre (por si anda un poco perdido, el 19 de septiembre es el Día Internacional de Hablar como un Pirata). Bromas aparte, septiembre es también el mes de concienciación sobre la fibrosis pulmonar idiopática, una oportunidad perfecta para dar a conocer esta enfermedad respiratoria crónica que afecta a miles de personas en todo el mundo y sensibilizar a la población al respecto. A medida que el verano se acerca a su fin y se acercan las frescas mañanas otoñales, nos preparamos para ampliar los conocimientos sobre esta enfermedad que suele pasar desapercibida.
Información general sobre la fibrosis pulmonar idiopática #
La fibrosis pulmonar idiopática es un tipo de enfermedad pulmonar intersticial (EPI). Existen más d 200 EPI y todas ellas pueden parecer muy similares,ya que todas tienen en común la aparición de un tejido cicatricial fibrótico grueso sobre el tejido pulmonar normal. La presencia de este tejido fibrótico es lo que diferencia a la fibrosis pulmonar idiopática del resto de enfermedades pulmonares intersticiales, en las que la inflamación u otro tipo de engrosamiento de las membranas alveolares pueden provocar problemas respiratorios muy similares.
Como es de esperar, debido a la gran variedad de procesos que se recogen bajo esta denominación, existen multitud de factores de riesgo o situaciones de exposición relacionadas con la aparición de una EPI. La Pulmonary Fibrosis Foundation (PFF) ha distribuido las causas en varias categorías:
- Autoinmunitaria: Esta forma de EPI, al igual que sucede con otras enfermedades autoinmunitarias, se debe a una respuesta exagerada del sistema inmunitario. Los anticuerpos «atacan» al tejido pulmonar y provocan la inflamación y la consiguiente cicatrización, característica de la EPI. Algunas afecciones, como la artritis reumatoide, la esclerosis sistémica o el síndrome de Sjögren suelen asociarse con la aparición de enfermedades pulmonares intersticiales, entre ellas la fibrosis pulmonar idiopática. Según la PFF, la fibrosis pulmonar autoinmunitaria es una de las formas de EPI más frecuentes
- Medioambiental/profesional: Otra causa frecuente de EPI puede ser la exposición a sustancias irritantes. Una exposición prolongada a sustancias irritantes o contaminantes puede provocar neumonitis por hipersensibilidad, especialmente cuando las sustancias irritantes son antígenos orgánicos (por ejemplo, en una planta de procesamiento de salmón con ventilación insuficiente se produjo un brote de casos con síntomas similares al asma en trabajadores sanos debido a la presencia en el aire de proteínas de pescado1). Si se detecta a tiempo y se disminuye la exposición a estas sustancias irritantes los síntomas respiratorios suelen desaparecer. Sin embargo, a veces, su presencia puede ser escasa, por lo que se retrasa su detección. En estos casos, puede que lleguen a aparecer cicatrices fibrióticas que pueden dar lugar a una EPI. Las fibras, polvo y otras partículas no orgánicas presentes en el aire también pueden provocar la aparición de una EPI, por lo que la aparición de casos de EPI no se limita a trabajadores en contacto con animales, sino que también pueden darse en mineros, personas que trabajan con chorros de arena u otras profesiones en las que se está en contacto directo con estas sustancias.
- Farmacógena (provocada por medicamentos): Hay medicamentos que pueden provocar la aparición de una EPI. Entre ellos se incluyen, por desgracia, medicamentos para el tratamiento de los problemas autoinmunitarios que pueden provocar una EPI, como la artritis reumatoide. Hay otros medicamentos, como la Amiodarona, productos biológicos utilizados para el tratamiento del cáncer y otros trastornos inmunitarios y fármacos para quimioterapia que pueden provocar la aparición de una EPI.
- Provocada por la radiación: La quimioterapia o la radioterapia utilizadas para el tratamiento del cáncer pueden provocar afecciones pulmonares. En estos casos, el tejido epitelial de los pulmones resulta dañado por la radioterapia, lo cual provoca la liberación de mediadores profibróticos que fomentan el desarrollo de proteínas formadoras de matriz extracelular (como el colágeno) y tejido celular.
- Idiopáticas: Por desgracia, en la mayoría de casos de EPI no puede establecerse una causa concreta. Se cree que la fibrosis pulmonar idiopática se produce por una combinación de factores genéticos, exposición a sustancias tóxicas o contaminantes y otras enfermedades concomitantes como enfermedad por reflujo gastroesofágico (ERGE) o hipertensión pulmonar, entre otros riesgos. No obstante, se sigue investigando por qué algunos pacientes con estos factores sufren FPI y otros no.
Diagnóstico de la fibrosis pulmonar idiopática #
Al igual que sucede con muchas enfermedades respiratorias crónicas, el diagnóstico de la FPI puede resultar complicado, ya que en las fases iniciales de la enfermedad, los síntomas pueden ser bastante inespecíficos y podrían pasarse por alto. Incluso cuando se observan los síntomas, estos tienden a confundirse con los de otras enfermedades respiratorias más habituales. La FPI suele presentarse en pacientes de más de 50 años, por lo que la edad podría considerarse un factor de exclusión. Uno de los síntomas más habituales de la enfermedad es la dificultad para respirar. Una tos seca y persistente puede ser un signo de alerta de inflamación en las vías respiratorias y una respiración rápida y superficial podría indicar la pérdida de distensibilidad pulmonar, debido a la creación de tejido fibrótico. Algunos ruidos pulmonares en la auscultación, como los crepitantes o estertores, también pueden ser signos indicadores. La dificultad para respirar y la absorción cada vez más escasa de oxígeno convierten el simple acto de respirar en una ardua tarea y pueden desencadenar una pérdida de peso, aparentemente no justificada. La mala oxigenación también puede provocar un engrosamiento de la punta de los dedos de las manos y los pies (acropaquia o dedos en palillos de tambor). Por último, los dolores musculares y articulares, con frecuencia debidos a una inflamación desmesurada, pueden indicar la presencia de FPI (sobre todo si se dan otros factores de riesgo y algunos de los síntomas indicados anteriormente). Por último, los síntomas resistentes a los tratamientos de primera línea para otras afecciones respiratorias, como EPOCo asmatambién podrían indicar la presencia de FPI.
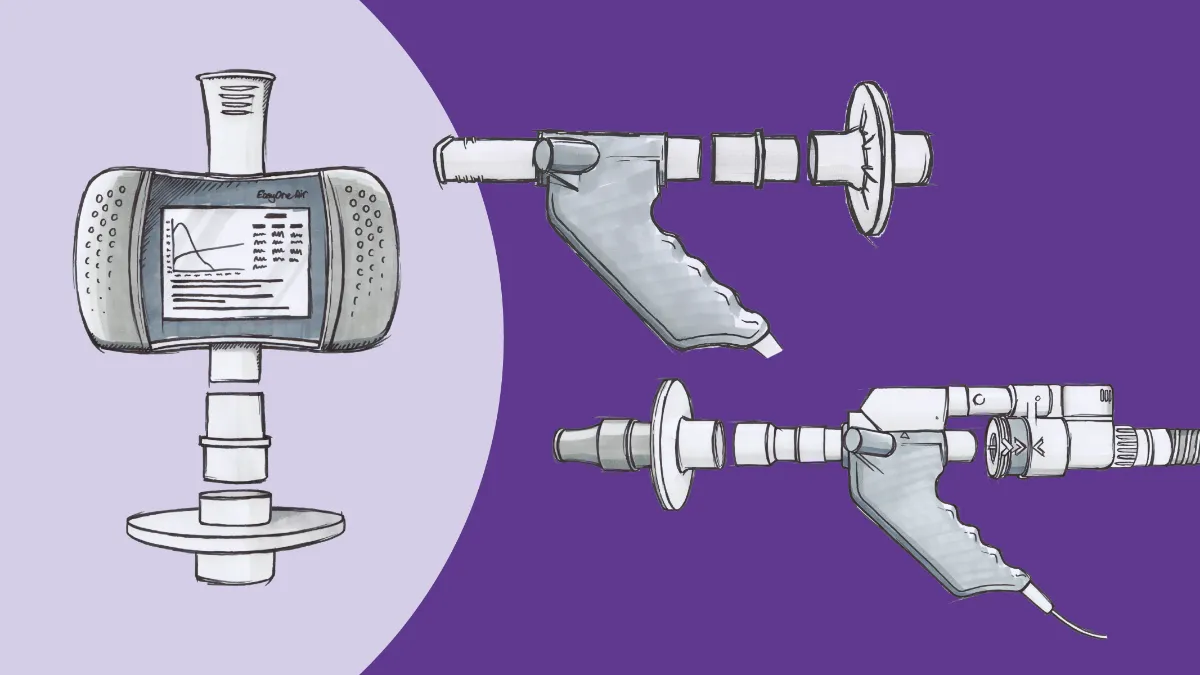
Existen distintas estrategias de pruebas para establecer un diagnóstico de FPI. En la mayoría de casos, cuando un paciente indica que tiene dificultad para respirar, suele efectuarse una prueba de espirometría. Esta prueba resulta relativamente económica y fácil de realizar y puede llevarse a cabo en diferentes centros, incluso en centros de atención primaria, por lo que es sencillo incorporarla a las prácticas habituales. Una disminución proporcional tanto del volumen espiratorio forzado en el primer segundo (FEV1) como de la capacidad vital forzada (FVC) podría indicar que el paciente no es capaz de expandir adecuadamente los pulmones.
Sin embargo, la prueba de espirometría por sí sola no es suficiente para establecer un diagnóstico definitivo de PFI, ya que resulta imposible diferenciar entre PFI y distintas anomalías de la caja torácica o un esfuerzo insuficiente. Así pues, el siguiente paso suele ser una prueba de función pulmonar completa, que incluye una medición de la capacidad de difusión pulmonar de monóxido de carbono (DLCO). La prueba de DLCO permite observar la capacidad de las moléculas para atravesar la membrana alveolar gracias a un gas marcador que contiene una cantidad ínfima de monóxido de carbono (el uso del CO se debe a la gran afinidad de este gas por la hemoglobina, que permite obtener resultados rápidamente). Las radiografías de tórax -y más concretamente las tomografías computerizadas- suelen ser el indicador más fiable para obtener un diagnóstico de FPI, ya que el tejido fibriótico puede observarse fácilmente en las imágenes. A veces, incluso resulta posible determinar el tipo específico de FPI a través de un análisis detenido de los patrones observados en estos tejidos. En los casos en los que es necesaria una confirmación, puede extraerse una muestra de tejido para realizar una biopsia. Esto permite, en algunos casos, definir qué tratamientos farmacológicos podrían ser más eficaces. Otras pruebas, como la pulsoximetría, un análisis de sangre o un electrocardiograma, podrían ayudar a descartar otras causas para la dificultad para respirar, ayudar a evaluar la gravedad de la enfermedad o detectar si se han deteriorado otros órganos debido a los problemas de oxigenación y ventilación derivados de la FPI.
¿Qué puedo hacer? #
Recibir un diagnóstico de fibrosis pulmonar idiopática puede ser duro, pero cada vez existen más opciones de tratamiento. Los nuevos compuestos biológicos ayudan a interrumpir la propagación de la inflamación y a ralentizar el deterioro de la función pulmonar. La rehabilitación pulmonar es una forma excelente (aunque aún infrautilizada) para mejorar el acondicionamiento físico, seguir realizando actividades físicas y a mantener las interacciones sociales. En fases más avanzadas de la enfermedad suele utilizarse la oxigenoterapia para mantener los niveles de actividad durante y después de las sesiones de rehabilitación pulmonar. En las últimas fases, puede plantearse la necesidad de recurrir a un trasplante de pulmón.
Existen varios programas y servicios de apoyo para crear grupos activos de pacientes con FPI. La Pulmonary Fibrosis Foundation mantiene una red de grupos de apoyo (que actualmente solo se comunican en línea a causa de la COVID-19). Esta red puede buscarse directamente en su sitio web www.pulmonaryfibrosis.org. La PFF también ha creado grupos con los que realiza regularmente llamadas telefónicas grupales para hablar sobre distintos aspectos de la vida con FPI (uno de ellos es en español) y mantiene el PFF Help Center, un centro de información y recursos accesible por teléfono (gratuito) o correo electrónico.
Ya que septiembre es el mes dedicado a esta enfermedad, no hay mejor mes para participar activamente por esta enfermedad. Le proponemos varias acciones que puede llevar a cabo durante este mes de concienciación sobre la fibrosis pulmonar idiopática. Por ejemplo, puede compartir 30 datos importantes sobre la FPI, uno al día, en las redes sociales, con los hashtags #PFMonth y #BlueUp4PF. También puede optar por vestir de azul, que es el color elegido para representar a la enfermedad, o animar a los miembros de su empresa a que lleven prendas de este color para concienciar a la población sobre la FPI. ¡Comparta las imágenes en las redes sociales! Es el momento ideal para recaudar fondos para apoyar a la investigación y los esfuerzos de divulgación que se llevan a cabo durante todo el año.
Independientemente del método que elija, uno de los esfuerzos más importantes que puede hacer es compartir historias sobre la FPI, para dar más visibilidad a esta afección aún desconocida y animar a quienes la padecen para que sigan luchando. Feliz mes de la concienciación sobre la fibrosis pulmonar idiopática.
Douglas JD, McSharry C, Blaikie L, Morrow T, Miles S, Franklin D. Occupational asthma caused by automated salmon processing. Lancet. 1995;346(8977):737-740. doi:10.1016/S0140-6736(95)91505-2 ↩︎