La détection précoce de la BPCO améliore les résultats pour les patients, mais les diagnostics tardifs restent la norme

Publié à l’origine en anglais le 12 avril 2023
Les avantages d’un diagnostic précoce de la BPCO #
On estime qu’environ 15 millions d’Américains vivent avec une BPCO sans diagnostic. Ces personnes luttent contre leurs symptômes, ne trouvent pas de réponses, consultent souvent plusieurs médecins et hôpitaux, quittent leurs rendez-vous avec plus de confusion que de réponses, et tentent de comprendre pourquoi leur qualité de vie diminue.
Il semble évident qu’un mauvais diagnostic, un diagnostic tardif ou l’absence de tout diagnostic entraînerait des frustrations tant du côté du patient que de celui du médecin, mais quels sont les effets réels et tangibles des diagnostics tardifs ? Dans un monde en constante évolution, où il est difficile pour les patients et les médecins d’apprécier pleinement la compréhension changeante d’une maladie, il est utile - et alarmant - de jeter un coup d’œil sur les chiffres.
Un examen plus approfondi des chiffres #
- Une étude rétrospective menée dans des centres de soins primaires au Royaume-Uni a montré que les patients ayant bénéficié d’un diagnostic précoce avaient un délai plus long avant la première exacerbation, un risque plus faible de première exacerbation, un taux d’exacerbation plus faible et un taux d’hospitalisation plus faible[1] Les effets, du moins dans cette étude, des diagnostics précoces ont profité à la fois aux patients et au système de santé.
- Une autre étude a abouti à des résultats similaires : Les auteurs de cette étude ont conclu qu’un diagnostic précis de la BPCO dans le cadre des soins primaires permettrait probablement de réduire les exacerbations et le fardeau économique de la BPCO.
- Une étude de cohorte prospective danoise, menée en 2017, a corroboré les résultats ci-dessus et différencié deux populations<div data-cms-snippet-type=“block” data-cms-snippet-id=“2f457591-9161-4076-9edd-fddb5742f406” data-cms-snippet-data=“eyJpbmRleCI6MywiY29udGVudCI6ImxhIHBvcHVsYXRpb24gYXR0ZWludGUgZGUgQlBDTyBub24gZGlhZ25vc3RpcXXDqWUgZXQgYXN5bXB0b21hdGlxdWUgcHLDqXNlbnRhaXQgdW4gcmlzcXVlIGFjY3J1IGQnZXhhY2VyYmF0aW9ucyBldCBkZSBwbmV1bW9uaWVzIDsgbGEgcG9wdWxhdGlvbiBub24gZGlhZ25vc3RpcXXDqWUgZXQgc3ltcHRvbWF0aXF1ZSBwcsOpc2VudGFpdCBjZXMgZGV1eCByaXNxdWVzIGFjY3J1cywgYWluc2kgcXUndW4gcmlzcXVlIGFjY3J1IGRlIGTDqWPDqHMuIExlcyBhdXRldXJzIGRlIGNldHRlIMOpdHVkZSBvbnQgY29uY2x1LCBzdXIgbGEgYmFzZSBkZSBsZXVycyByw6lzdWx0YXRzLCDDoCBsYSBuw6ljZXNzaXTDqSBkJ3VuIGRpYWdub3N0aWMgZXQgZCd1biB0cmFpdGVtZW50IHByw6ljb2NlcyBkZSBsYSBCUENPLiIsIl9zbmlwcGV0X3R5cGUiOiJweXRob25fbWFya2Rvd25fZm9vdG5vdGUiLCJfbWV0YSI6eyJpbmRleCI6eyJvcmlnaW5hbERhdGEiOjN9LCJjb250ZW50Ijp7Im9yaWdpbmFsRGF0YSI6W3siX3R5cGUiOiJ0ZXh0IiwidGV4dCI6ImxhIHBvcHVsYXRpb24gYXR0ZWludGUgZGUgQlBDTyBub24gZGlhZ25vc3RpcXXDqWUgZXQgYXN5bXB0b21hdGlxdWUgcHLDqXNlbnRhaXQgdW4gcmlzcXVlIGFjY3J1IGQnZXhhY2VyYmF0aW9ucyBldCBkZSBwbmV1bW9uaWVzIDsgbGEgcG9wdWxhdGlvbiBub24gZGlhZ25vc3RpcXXDqWUgZXQgc3ltcHRvbWF0aXF1ZSBwcsOpc2VudGFpdCBjZXMgZGV1eCByaXNxdWVzIGFjY3J1cywgYWluc2kgcXUndW4gcmlzcXVlIGFjY3J1IGRlIGTDqWPDqHMuIExlcyBhdXRldXJzIGRlIGNldHRlIMOpdHVkZSBvbnQgY29uY2x1LCBzdXIgbGEgYmFzZSBkZSBsZXVycyByw6lzdWx0YXRzLCDDoCBsYSBuw6ljZXNzaXTDqSBkJ3VuIGRpYWdub3N0aWMgZXQgZCd1biB0cmFpdGVtZW50IHByw6ljb2NlcyBkZSBsYSBCUENPLiJ9XX19fQ=="></div>
- Une étude espagnole, menée il y a plus de dix ans, en 2009, a révélé que les personnes atteintes de BPCO, mais sans diagnostic formel de la maladie, avaient déjà vu leur qualité de vie liée à la santé (QVLS) et leurs activités de la vie quotidienne (AVQ) altérées1.
- Les personnes atteintes de BPCO courent un risque considérablement accru d’hospitalisation et de décès en raison de comorbidités, y compris le COVID-19.2 En l’absence d’un diagnostic adéquat, nombre d’entre elles ne savent pas qu’elles courent ce risque accru de complications graves, ce qui réduit potentiellement leur probabilité de bénéficier de mesures de préservation de la vie telles que les vaccins COVID.
La plupart de ces études concluent à des avantages à court terme (allongement du délai avant la première exacerbation, diminution du taux d’exacerbation), mais ces avantages à court terme sont susceptibles de se traduire par des avantages à long terme, compte tenu de l’importance cruciale de la réduction du taux d’exacerbation3.
Les diagnostics précoces sont susceptibles de réduire l’incidence globale des exacerbations #
Les exacerbations de la BPCO sont des événements au cours desquels le patient voit ses symptômes s’aggraver. Les lignes directrices de l’Initiative mondiale pour les maladies pulmonaires obstructives chroniques (GOLD) soulignent les raisons pour lesquelles les exacerbations doivent être évitées : “Les exacerbations ont un impact négatif sur l’état de santé, les taux d’hospitalisation et de réadmission, et la progression de la maladie”4 En outre, les exacerbations, bien qu’elles soient des événements sanitaires aigus pouvant avoir des conséquences graves, notamment l’embolie pulmonaire et l’insuffisance cardiaque, ne sont pas toujours signalées aux professionnels de la santé3. Les lignes directrices GOLD 2023 notent que ces événements non signalés sont “de plus courte durée” et “ont un impact significatif sur l’état de santé”5 Il est raisonnable de supposer qu’au moins un sous-ensemble de la population non diagnostiquée subit des exacerbations, probablement sans savoir ce qui se passe et sans possibilité de traitement. La même étude citée dans les lignes directrices GOLD 2023 a révélé que “la reconnaissance par le patient des symptômes d’exacerbation et un traitement rapide améliorent la guérison de l’exacerbation, réduisent les risques d’hospitalisation et sont associés à une meilleure qualité de vie liée à la santé”6.
L’importance d’un diagnostic précoce est soulignée par la nécessité de diagnostiquer avec précision les symptômes de la BPCO, d’éduquer le patient sur les exacerbations et de s’assurer que les patients disposent des recours appropriés à leur état. La réduction du taux d’exacerbations est considérée comme une priorité pour améliorer les résultats chez les personnes atteintes de BPCO7.
La première étape consiste à définir ce qui constitue un diagnostic précoce #
L’importance de diagnostiquer les personnes atteintes de BPCO le plus tôt possible dans leur parcours est bien documentée et bien comprise. Aussi bénéfique que soit le diagnostic précoce, il n’est pas nécessairement simple. Il y a plusieurs raisons à cela, notamment l’évolution de la définition de la BPCO et le manque de précisions sur ce qui constitue un diagnostic précoce.
La définition de la BPCO a récemment changé : les lignes directrices GOLD 2023 ont mis à jour la définition de la BPCO et intègrent beaucoup plus d’informations de base sur la BPCO, reflétant la compréhension approfondie de la BPCO en tant que condition hétérogène avec de nombreuses causes et présentations cliniques différentes. Les lignes directrices GOLD comprennent également des définitions de la BPCO précoce, de la BPCO légère, de la pré-COPD et du PRISm (personnes dont le rapport VEMS/CVF est préservé mais dont le VEMS est altéré).
Les lignes directrices GOLD définissent la “BPCO précoce” comme “les premières étapes “biologiques” de la maladie dans un cadre expérimental”, tandis que la BPCO légère n’est liée qu’à la sévérité de la constriction du flux d’air. La pré MPOC et le PRISm, quant à eux, décrivent des personnes qui n’ont pas encore de MPOC clinique. La pré-PCOPD inclut les personnes qui présentent des symptômes respiratoires, mais qui n’ont pas franchi le seuil en termes de spirométrie pour être considérées comme diagnostiquées avec une BPCO. Bien que toutes les personnes atteintes de pré-PCOPD ou de PRISm ne développent pas nécessairement une BPCO, les lignes directrices GOLD insistent sur le fait que cette communauté doit être évaluée et observée.
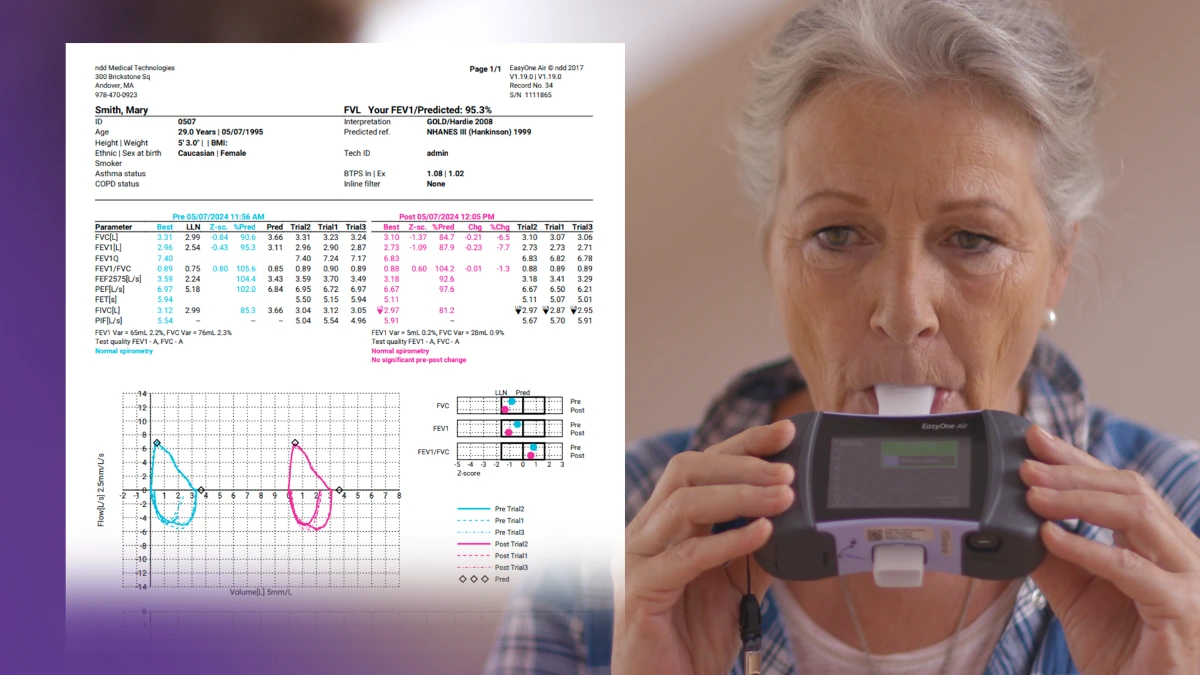
Les lignes directrices GOLD ne définissent pas exactement ce qui constitue un diagnostic précoce (ou tardif) de BPCO. L’étude britannique susmentionnée a défini le “diagnostic tardif” comme la présence d’au moins trois des huit indicateurs de la BPCO précoce au cours des cinq années précédant le diagnostic. Les autres étaient considérés comme des “diagnostics précoces”8. Cette étude a révélé que 2/3 des patients atteints de BPCO répondaient aux critères et avaient reçu un diagnostic tardif8. Par ailleurs, une enquête menée auprès de pneumologues a révélé que la plupart d’entre eux considéraient qu’un diagnostic précoce précédait l’apparition des symptômes ; avec cette définition, 85 % des patients ont reçu un diagnostic tardif9. Les deux systèmes de classification ont produit des résultats montrant que les diagnostics précoces étaient moins fréquents que les diagnostics tardifs et qu’ils étaient corrélés à de meilleurs résultats et à une moindre utilisation des soins de santé. Bien qu’il soit difficile de définir exactement les diagnostics précoces, il est clair que les outils existent : Un examen rétrospectif du service de la fonction pulmonaire des hôpitaux universitaires de Cambridge a révélé que la réalisation d’un transfert des gaz pulmonaires parallèlement à la spirométrie lors des premiers rendez-vous contribuerait à réduire la probabilité de diagnostics tardifs10. Les auteurs concluent par une déclaration forte, soulignant l’importance que cela pourrait avoir pour les patients et le système de soins de santé : “Cela permettra probablement d’améliorer l’identification des anomalies de la fonction pulmonaire et de fournir aux patients un diagnostic définitif plus tôt.
La définition de la BPCO a été mise à jour pour refléter la meilleure compréhension de l’étiologie, des mécanismes, du diagnostic et de la prise en charge de la BPCO. D’autres orientations devraient être élaborées pour normaliser et définir ce qui constitue des délais adéquats pour les diagnostics “précoce”, “opportun” et “tardif”.
Miravitlles M, Soriano JB, García-Río F, et al. Prevalence of COPD in Spain: impact of undiagnosed COPD on quality of life and daily life activities. Thorax. 2009;64(10):863-868. doi:10.1136/thx.2009.115725 ↩︎
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7404409/
van Gerwen M, Alsen M, Little C, et al. Risk factors and outcomes of COVID‐19 in New York City; a retrospective cohort study. J Med Virol. 2021;93(2):907-915. doi:10.1002/jmv.26337https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7592304/
Wang Z, Zheutlin A, Kao YH, et al. Hospitalised COVID-19 patients of the Mount Sinai Health System: a retrospective observational study using the electronic medical records. BMJ Open. 2020;10(10):e040441. doi:10.1136/bmjopen-2020-040441 ↩︎Vijayasaratha K, Stockley RA. Reported and unreported exacerbations of COPD: analysis by diary cards. Chest. 2008;133(1):34-41. doi:10.1378/chest.07-1692 ↩︎ ↩︎
Wedzicha JA, Seemungal TAR. COPD exacerbations: defining their cause and prevention. Lancet Lond Engl. 2007;370(9589):786-796. doi:10.1016/S0140-6736(07)61382-8
Seemungal TA, Donaldson GC, Paul EA, Bestall JC, Jeffries DJ, Wedzicha JA. Effect of exacerbation on quality of life in patients with chronic obstructive pulmonary disease. Am J Respir Crit Care Med. 1998;157(5 Pt 1):1418-1422. doi:10.1164/ajrccm.157.5.9709032 ↩︎
Vijayasaratha K, Stockley RA. Reported and unreported exacerbations of COPD: analysis by diary cards. Chest. 2008;133(1):34-41. doi:10.1378/chest.07-1692
Wilkinson TMA, Donaldson GC, Hurst JR, Seemungal TAR, Wedzicha JA. Early therapy improves outcomes of exacerbations of chronic obstructive pulmonary disease. Am J Respir Crit Care Med. 2004;169(12):1298-1303. doi:10.1164/rccm.200310-1443OC ↩︎
Wilkinson TMA, Donaldson GC, Hurst JR, Seemungal TAR, Wedzicha JA. Early therapy improves outcomes of exacerbations of chronic obstructive pulmonary disease. Am J Respir Crit Care Med. 2004;169(12):1298-1303. doi:10.1164/rccm.200310-1443OC ↩︎
Seemungal TA, Donaldson GC, Paul EA, Bestall JC, Jeffries DJ, Wedzicha JA. Effect of exacerbation on quality of life in patients with chronic obstructive pulmonary disease. Am J Respir Crit Care Med. 1998;157(5 Pt 1):1418-1422. doi:10.1164/ajrccm.157.5.9709032 ↩︎
Kostikas K, Price D, Gutzwiller FS, et al. Clinical Impact and Healthcare Resource Utilization Associated with Early versus Late COPD Diagnosis in Patients from UK CPRD Database. Int J Chron Obstruct Pulmon Dis. 2020;15:1729-1738. doi:10.2147/COPD.S255414 ↩︎ ↩︎
Laucho-Contreras ME, Cohen-Todd M. Early diagnosis of COPD: myth or a true perspective. Eur Respir Rev Off J Eur Respir Soc. 2020;29(158):200131. doi:10.1183/16000617.0131-2020
Jones RCM, Price D, Ryan D, et al. Opportunities to diagnose chronic obstructive pulmonary disease in routine care in the UK: a retrospective study of a clinical cohort. Lancet Respir Med. 2014;2(4):267-276. doi:10.1016/S2213-2600(14)70008-6 ↩︎
Sylvester KP, Youngs L, Rutter MA, Beech R, Mahadeva R. Early respiratory diagnosis: benefits of enhanced lung function assessment. BMJ Open Respir Res. 2021;8(1):e001012. doi:10.1136/bmjresp-2021-001012 ↩︎
Rédigé par

Tré LaRosa
Tré LaRosa est consultant, scientifique et écrivain dans la région de Washington, DC, avec une vaste expérience en recherche (fondamentale, translationnelle et clinique) ainsi que dans les résultats rapportés par les patients. Il a également beaucoup écrit sur les neurosciences, la pneumologie et …
En savoir plus sur Tré LaRosa